L'encefalopatia ipossico-ischemica o asfissia neonatale, è una condizione grave per cui una mancanza di ossigeno al cervello del feto causa morte cellulare e danneggiamento del sistema nervoso centrale, compreso il cervello. Questa privazione dell'ossigeno è in genere dovuta alla mancanza di ossigeno nel sangue del bambino (ipossia) e alla riduzione dell'apporto di sangue (ischemia) al tessuto cerebrale. Queste conseguenze possono verificarsi prima, durante o dopo la nascita e possono determinare nel neonato danni permanenti, compresi disabilità di apprendimento e ritardi nello sviluppo, convulsioni, paralisi cerebrale infantile e leucomalacia periventricolare (LPV).
Anche alcuni minuti di mancanza di ossigeno nel bambino possono causare gravi problemi. In generale, quanto più a lungo il bambino è privato dell'apporto necessario di ossigeno, tanto più più grave e permanente è il conseguente danno. Il danno dipende dall'area del cervello interessata.
L'encefalopatia ipossico ischemico può causare molte conseguenze di tipo permanente. Inoltre, i danni cerebrali possono non apparire fino a diversi anni dopo l'insulto ipossico-ischemico. In uno studio su bambini in età scolastica con una storia di EII moderata o grave, il 15% -20% ha avuto significative difficoltà di apprendimento, anche in assenza di evidenti segni di lesioni cerebrali.
A causa dell'impatto devastante dell'EII, è indispensabile che ogni sforzo venga fatto dai medici per prevenire, nel feto, l'ipossia e l'ischemia. Le complicanze riguardanti il cordone ombelicale sono fonti comuni di lesioni ipossico-ischemiche nel neonato. Il cordone ombelicale prolassato o avvolto intorno al collo e la placenta prenel neonato encefalopatia ipossico ischemica.
La placenta e il cordone ombelicale
La placenta è un organo che collega il bambino alla parete dell'utero e facilita l'assorbimento dei nutrienti, l'eliminazione dei rifiuti e lo scambio di gas attraverso 'apporto di sangue da parte della madre. Il cordone ombelicale origina dalla placenta ed è il condotto tra il bambino e la placenta attraverso cui si svolgono le predette e attività. Attraverso il cordone ombelicale avviene il vitale apporto di sangue ed ossigeno al feto. Malfunzionamenti del cordone ombelicale o della placenta possono causare nel feto encefalopatia ipossico-ischemica.
Cos'è il prolasso del funicolo ombelicale?
Normalmente, il bambino esce dal canale del parto precedendo il cordone ombelicale. Il prolasso del cordone ombelicale è un'emergenza ostetrica che si verifica quando il cordone stesso scende attraverso il canale di nascita posizionandosi davanti o accanto al bambino. 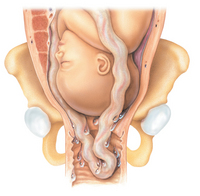 Ciò si verifica di solito in contemporanea con la rottura del sacco amniotico (rottura delle acque), quando il bambino si muove nel canale del parto per nascere. Questa condizione è pericolosa per la vita del bambino poiché il flusso di sangue attraverso i vasi ombelicali è generalmente compromesso dalla compressione del cordone ombelicale tra il bambino e l'utero, la cervice o l'ingresso pelvico.
Ciò si verifica di solito in contemporanea con la rottura del sacco amniotico (rottura delle acque), quando il bambino si muove nel canale del parto per nascere. Questa condizione è pericolosa per la vita del bambino poiché il flusso di sangue attraverso i vasi ombelicali è generalmente compromesso dalla compressione del cordone ombelicale tra il bambino e l'utero, la cervice o l'ingresso pelvico.
Si parla di prolasso aperto quando il cordone scende davanti al bambino, di solito attraverso l'apertura della cervice e dentro o al di là della vagina. In questo caso, le membrane fetali sono rotte e il cavo può essere visto o sentito. Il prolasso occulto si verifica invece quando il cavo scende a fianco, ma non davanti, alla parte presentante del bambino. In questo caso, le membrane possono essere sia rotte che integre. In entrambi i tipi di prolasso del cordone, si verificherà una decelerazione della frequenza cardiaca fetale (diminuzione della frequenza cardiaca del bambino al di sotto del tasso di base), che in genere sarà improvvisa e prolungata.
In caso si verifichi il prolasso del cordone, il bambino deve essere rapidamente partorito perché il suo apporto di ossigeno e di nutrienti è diminuito o completamente assente. Quindi è indispensabile che i medici riconoscano la condizione e agiscano efficacemente al fine di far partorire il bambino. In alcuni casi, il medico cercherà di far partorire il bambino per via vaginale, spostando il bambino lontano dal cordone o per alleviare la compressione e la pressione sul cordone stesso e ridurre il rischio di ipossia e ischemia. Di frequente, questo comportamento fallisce, imponendo l'immediata esecuzione del taglio cesareo d'urgenza. Durante la preparazione per il taglio cesareo, la parte presentante del bambino viene solitamente spinta nel bacino per cercare di ridurre la pressione sul cordone. Il cordone ombelicale deve essere mantenuto in alto fino a che il bambino non sia fuori. Quanto più lungo l'approvvigionamento di ossigeno e di sangue al bambino sono diminuiti o interrotti, più è probabile che il bambino rimanga affetto da encefalopatia ipossico-ischemica. Quando i tentativi di parto vaginale falliscono, l'interruzione dell'apporto di ossigeno si protrae.. E' raccomandato che il bambino sia partorito entro 12 - 20 minuti dall'inizio della decelerazione della frequenza cardiaca per evitare danni permanenti al cervello.
Prolasso del funicolo ombelicale: cause e fattori di rischio
Le principali cause e fattori di rischio di prolasso del cordone ombelicale sono legate a fattori materno-fetali che conducono ad un insufficiente riempimento del bacino della madre da parte del feto. Inoltre, gli interventi ostetrici che causano la rottura del membrana possono portare a prolasso del cordone ombelicale.
- Rottura delle membrane. Se si verifica spontaneamente o a causa della rottura da parte del medico (amniotomia), la forza del fluido può portare il cavo oltre la parte del feto che si presenta nel canale del parto. Il rischio più elevato di questo fenomeno si ha in caso di rottura prematura delle membrane, mancato impegno della parte fetale in presentazione (il bambino non scende oltre la parte più stretta del bacino, chiamata spine ischiali) e polidramnios (troppo liquido amniotico). Se il medico rompe le membrane troppo presto, la testa del bambino risulta troppo in alto nel grembo materno. La perdita di fluido e la testa non impegnata nella cervice permettono il prolasso del cordone ombelicale davanti al bambino, il che può causare la compressione del cordone stesso quando il bambino scende.
- Polidramnios. Il polidramnios è spesso associato a posizione instabile o a presentazione non impegnata, nonché ad abbondante flusso di liquido amniotico dopo la rottura della membrana.
- Presentazione errata del bambino. La presentazione non cefalica (la testa non si presenta per prima nel canale del parto) è associata costantemente ad un elevato rischio di prolasso del funicolo ombelicale Quindi, le posizioni non cefaliche, trasversali e podaliche (in particolare il la presentazione di piedi) sono tutti fattori di rischio di prolasso del cordone.
- Prematurità. I neonati prematuri hanno un tasso di prolasso più elevato, probabilmente dovuto alla dimensione più ridotta del feto rispetto al volume del liquido amniotico, nonché al fatto che i neonati prematuri hanno un'elevata frequenza di mal posizione.
- Gestazione multipla (gemellare e multigemellare). Il rischio di prolasso del cordone in una gravidanza gemellare è limitata al secondo nato, che ha una maggiore probabilità di malposizionamento. Il primo bambino, fuoriuscendo dalla madre, può spingere e far fuoriuscire il cordone del bambino successivo.
- Multiparità Quando le donne hanno precedentemente dato alla luce altri bambini, hanno maggiori probabilità di rottura delle membrane prima dell'impegno della parte presentante, il che rende più probabile che il cordone si sposti davanti al bambino.
I Sanitari devono essere consapevoli dei fattori di rischio di prolasso del cordone ombelicale. Al fine di diminuire la possibilità di lesioni ipossico-ischemiche, la compressione esercitata sul cordone deve essere minimizzata attraverso specifiche manovre che il ginecologo deve effettuare correttamente e tempestivamente. A volte, quando il parto vaginale si protrae oltre il normale i sanitari possono ritenere opportuno utilizzare strumenti come il forcipe e la ventosa ostetrica. Questi strumenti per il parto sono associati a rischi e possono causare lesioni traumatiche alla nascita, come emorragie intracraniche (sanguinamenti cerebrali).
Giri di cordone ombelicale attorno al collo
L'avvolgimento del cordone ombelicale intorno al collo è un'evenienza relativamente diffusa. L'avvolgimento di tipo A è un giro che è di 360 gradi intorno al collo, dove l'estremità placentare attraversa l'estremità ombelicale, intrecciando il collo in un modello che può annullare se stesso. L'avvolgimento di tipo B è quello in cui l'estremità placentare attraversa l'estremità ombelicale in un vero nodo che non può annullarsi. I giri di cordone possono formarsi in qualsiasi momento, sciogliersi ed eventualmente riformarsi, oppure possono persistere. In molti casi, il giro di cordone ombelicale sul collo può causare ipossia e ischemia, ridotto sviluppo fetale, aspirazione di meconio e complicazioni nel parto.
I meccanismi mediante i quali il cordone ombelicale può causare ipossia e ischemia sono:
- Lo stretto avvolgimento intorno al collo causa la restrizione dell'arteria carotidea (arteria del collo), privando il cervello del bambino del sangue e dell'ossigeno.
- Si verifica una grave congestione del flusso sanguigno venoso.
- I vasi ombelicali stessi vengono compressi quando il cordone subisce una compressione contro se stesso o sul collo del bambino.
Il trattamento del cordone ombelicale intorno al collo consiste principalmente nella prevenzione della compressione del cordone stesso durante il parto. Di solito, il cordone ombelicale può essere fatto scivolare sulla testa del bambino per diminuire la trazione delle spalle o del corpo durante il parto. Se il cordone è avvolto troppo strettamente e la detta operazione non è possibile, si può utilizzare una tecnica che consente al medico di far scivolare il cavo sulle spalle del bambino. Se anche questo non è possibile, il medico può utilizzare la manovra summersault che si esegue tenendo flessa con la mano la testa del bambino e guidandola verso l'alto o lateralmente verso l'osso pubico o la coscia, in modo che il bambino faccia un “salto mortale”, per finire con i piedi del bambino verso le ginocchia della madre e la testa ancora al perineo.
In caso di più giri di cordone o di giro troppo stretto che non può essere facilmente annullato, il cordone stesso deve essere bloccato e tagliato prima della fuoriuscita delle spalle per garantire un'adeguato apporto di ossigeno al bambino.
Se il paro per via vaginale non può essere effettuato tempestivamente, è necessario eseguire il taglio cesareo di emergenza. Un ritardo nella parto del bambino può prolungare gli effetti dell'ipossia e dell'ischemia, aumentando così le possibilità di danno permanente al cervello e di EII, nonché di morte del bambino.
Infatti, è fondamentale che i medici siano esperti nelle complesse tecniche necessarie per far partorire il bambino che abbia un significativo avvolgimento di cordone intorno al collo. I Sanitari devono monitorare attentamente il bambino durante la gravidanza, il travaglio e il parto. L'avvolgimento del cordone attorno al collo può essere identificato attraverso l'ecografia. La diminuzione dei movimenti del feto dopo la 37ma settimana - il segno più comune di cordone ombelicale avvolto attorno al collo - impone l'esecuzione dell'ecografia. Se il nodo si verifica durante il travaglio, verrà rilevata una frequenza cardiaca anormale sul monitor fetale.
Cordone ombelicale avvolto attorno al collo: cause e fattori di rischio
L'avvolgimento del cordone ombelicale attorno al collo può essere correlata a movimento fetale eccessivo, cordone ombelicale lungo o può essere un evento casuale. La probabilità di avvolgimento del cordone attorno l collo aumenta con l'avanzare delll'età gestazionale del bambino. I gemelli che condividono lo stesso sacchino amniotico hanno sempre un certo grado di entanglement di corda.
I fattori di rischio di cordone ombelicale avvolto attorno al collo che impongono l'esecuzione di ecografia includono:
- Il bambino ha carenze nutrizionali che influenzano il cordone ombelicale
- Il bambino è grande per l'età gestazionale (LGA) o macrosomico.
- La madre ha una gravidanza gemellare
- Il bambino ha un cordone ombelicale lungo
- Liquido amniotico in eccesso (polidramnios).
- Il feto è posizionato male, ad esempio in posizione podalica
Il cordone ombelicale avvolto attorno al collo costituisce una condizione particolarmente in caso di giri multipli, o di compressione aggiuntiva del cordone ombelicale, come avviene in caso di polidramnios. Altre complicanze del cordone ombelicale comprendono il prolasso del cordone e il vasa previa, che si verifica quando un vaso sanguigno del cordone ombelicale attraversa la cervice al di sotto il bambino e viene lacerato.. In queste circostanze, il bambino ha probabilità di patire una sofferenza fetale caratterizzata da accelerazioni e decelerazioni sul monitor fetale, causate da ipossia e ischemia.
A causa delle sue conseguenze potenzialmente devastanti, i medici dovrebbero essere consapevoli dei fattori di rischio del cordone ombelicale avvolto attorno al collo, e devono eseguire l'ecografia se il bambino presenta segni o fattori di rischio. Al fine di diminuire la possibilità di lesioni ipossico-ischemiche, la compressione del cordone ombelicale dovrebbe essere ridotta al minimo mediante manovre qualificate del medico ed il parto dovrebbe avvenire tempestivamente per alleviare la pressione sul cordone ombelicale stesso. Il parto vaginale prolungato può comportare seri rischi per il bambino. E' fondamentale, per la prevenzione dell EII, far partorire il bambino il più rapidamente possibile.
Che cosa è la Placenta Previa?
La placenta previa è una condizione in cui la placenta copre parzialmente o totalmente l'apertura della cervice (parte inferiore dell'utero).
La placenta previa è classificata in:
- Placenta previa completa - dove il tessuto placentare copre completamente l'apertura cervicale; o
- Placenta previa parziale o marginale - dove la placenta copre solo parzialmente l'apertura cervicale.
La placenta previa è tipicamente diagnosticata durante il primo o secondo trimestre di gravidanza attraverso l'ecografia. In molte donne, la placenta previa parziale o marginale può risolversi entro l'inizio del terzo trimestre di gravidanza. In molti casi, però, la placenta previa non si risolve da se, esponendo sia la madre che il bambino a significativi rischi di morte e lesioni gravi legati alla placenta previa emorragica, come ad esempio l'encefalopatia ipossico-ischemica.
La placenta previa di tipo emorragico è tipicamente caratterizzata da sanguinamento senza dolore nel terzo trimestre. Spesso, si verifica l'emorragia con i cambiamenti cervicali e le correlate contrazioni uterine che naturalmente si verificano con l'avanzare della gravidanza nel terzo trimestre. Di conseguenza, quando l'apertura cervicale diventa più ampia e / o l'attività uterina si verifica, la placenta previa può diventare emorragica, causando emorragia (sanguinamento rapido e incontrollabile) sia nella madre che nel bambino. A causa di ciò, i medici devono seguire attentamente ogni gestante a cui sia stata diagnosticata una placenta previa completa, condizione che, di solito,richiede il parto tramite taglio cesareo da eseguire prima del verificarsi della predetta attività uterina e dei correlati mutamenti della cervice.
Poiché la placenta previa completa coprirà l'apertura cervicale, il parto vaginale vaginale non può mai essere tentato in modo sicuro. Inoltre, le madri con placenta previa completa non dovrebbero mai essere sottoposte ad esami digitali pelvici, in quanto tali esami possono provocare emorragie potenzialmente incontrollabili. È stato da tempo riconosciuto che la placenta previa può causare emorragie pericolose per la vita in meno di quindici minuti e che la durata o l'entità dell' emorragia associata alla placenta previa è spesso imprevedibile. Inoltre, poiché il volume del sangue circolante del feto è relativamente esiguo, l'emorragia fetale associata alla placenta previa è particolarmente pericolosa e può portare alla morte del bambino o ad encefalopatia ipossico-ischemica se il parto non è gestito in modo sicuro e veloce.
Placenta Previa: segni e trattamenti
Il primo segno della placenta previa è il sanguinamento durante la seconda metà della gravidanza. Potrebbero anche essere presenti contrazioni.
Se il bambino è pretermine (minore di 37 settimane di gravidanza) e il sanguinamento non è presente o è scomparso, il parto immediato non è necessario. Tuttavia, se il bambino è ragionevolmente maturo (maggiore di 37 settimane di gravidanza) e la madre è in travaglio, o se è presente emorragia, è necessario il parto immediato del bambino tramite taglio cesareo.
Placenta Previa: Cause
La causa esatta della placenta previa è sconosciuta, anche se ci sono diversi fattori di rischio, che includono:
- Multiparità
- Gravidanza multipla
- Precedenti chirurgie che coinvolgono l'utero, come il taglio cesareo, l'intervento chirurgico per i fibromi uterini e il D & C.
- Precedente placenta previa
- Età di 35 o più anni
- Aborti ricorrenti
La seria natura della placenta previa richiede un'attenta valutazione, monitoraggio e preparazione da parte del Sanitario. Se il Sanitario non riesce a diagnosticare o trattare la placenta previa, il bambino e la madre potrebbero avere gravi perdite di sangue che potrebbero determinarne la morte. La perdita di sangue per il neonato può causare ipossia e ischemia grave, con risultante encefalopatia ipossico-ischemica.
Di seguito sono elencati i problemi che possono portare all'encefalopatia ipossico-ischemica.
- Mancata esecuzione di ecografia per la diagnosi di placenta previa.
- Mancata osservazione continua del bambino durante una precedente situazione di placenta previa con conseguente ipossia fetale (asfissia alla nascita) nel bambino.
- Tentativo di parto vaginale in caso di previa completa.
- Esecuzione di esame pelvico digitale in presenza di placenta previa completa, causando emorragie.
- Taglio cesareo d'urgenza effettuato in ritardo.
Danni risarcibili in caso di encefalopatia ipossico ischemica causata da malasanità esitata in danni permanenti
I danni risarcibili in caso di encefalopatia ipossico ischemica dovuta a colpa medica sono i seguenti:
- Danno alla salute del bambino: in considerazione del fatto che i bambini affetti da encefalopatia ipossico ischemica o dalle condizioni menomative ad essa associate hanno gradi di invalidità elevatissimi e che tali condizioni sono di carattere permanente, il danno avrà spesso un importo pari al massimo liquidabile in base alle tabelle sul risarcimento del danno
- Danno alla salute dei genitori: il danno alla salute subito da genitori comprende il danno psico-fisico e alla vita di relazione, il pregiudizio alla carriera professionale, il danno alla sfera sessuale (rifiuto psicologico alla procreazione).
- Danno economico del bambino (perdita della capacità di produrre reddito): si tratta della perdita della capacità di produrre reddito da parte del soggetto affetto dalla condizione menomativa. L’importo di tale danno sarà pari alla retribuzione che il soggetto avrebbe potuto percepire nel corso della sua vita lavorativa se non fosse stato affetto da encefalopatia ipossico ischemica.
- Danno economico dei genitori (spese future per la cura ed assistenza del figlio): si tratta delle spese per l’assistenza e le cure che la famiglia dovrà sostenere durante tutta la vita del bambino. Tale danno raggiunge importi spesso maggiori della somma dei danni alla salute e del danno economico del bambino.
Avvocati per malasanità in caso di Complicazioni del cordone ombelicale, Problemi della placenta ed encefalopatia ipossico ischemica
Gli avvocati dello Studio legale GRDLEX, sono specializzati in lesioni neonatali causate da negligenza, imprudenza o imperizia del medico e quindi anche in casi di encefalopatia ipossico-ischemica del neonato. Pensi che il tuo bambino abbia subito una sofferenza fetale non prontamente trattata o non sia stato sottoposto tempestivamente ad ipotermia?
Contatta un nostro avvocato specializzato in responsabilità medica. Lo studio legale GRDLEX è sito in Roma e segue i propri clienti su tutto il territorio nazionale. Dopo aver sottoposto la vicenda del bambino, ti diremo se sia possibile ottenere il risarcimento dei danni. Lo studio accetta solo casi in cui la colpa medica sia reale.


