La distocia di spalla è una complicanza-emergenza del parto vaginale 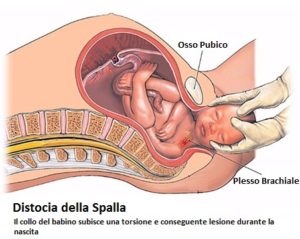 che richiede un'immediato e deciso intervento da parte del ginecologo al fine di evitare che il feto subisca danni irreversibili. Essa si verifica quando, successivamente alla fuoriuscita della testa del bambino, il personale che assiste al parto incontra difficoltà ad estrarne le spalle a causa dell'incagliamento di una di esse dietro l'osso pubico della mamma.
che richiede un'immediato e deciso intervento da parte del ginecologo al fine di evitare che il feto subisca danni irreversibili. Essa si verifica quando, successivamente alla fuoriuscita della testa del bambino, il personale che assiste al parto incontra difficoltà ad estrarne le spalle a causa dell'incagliamento di una di esse dietro l'osso pubico della mamma.
Fattori di rischio di distocia di spalla
Tra i fattori predisponenti la distocia di spalla si possono schematicamente individuare fattori presenti prima della gravidanza; fattori identificabili durante l’evoluzione della gravidanza e fattori identificabili in travaglio.
Tra i fattori identificabili prima della gravidanza individuiamo:
-
Megalosomia della madre alla nascita.
-
Bassa statura.
-
Anomalie della morfologia pelvica.
-
Obesità (peso corporeo oltre 15% del peso tre ideale, ovvero oltre 80 kg).
-
Multiparità.
-
Precedente parto di feto megalosoma.
-
Precedente distocia delle spalle;
-
Anomalie morfologiche del canale osseo
Tra i fattori identificabili durante l’evoluzione della gravidanza individuiamo:
-
Aumento ponderale eccessivo.
-
Intolleranza ai carboidrati (diabete gestazionale)
-
Gravidanza protratta vera.
-
Megalosomia fetale.
-
Aumento localizzato di volume di parti del corpo fetale (tumori fetali del collo del tronco, sacca fetale, ecc..)
-
Anencefalia.
Tra i fattori identificabili in travaglio individuiamo:
-
fase di decelerazione protratta (oltre 2 h nelle nullipare, oltre un’ora nelle uni-pluripare).
-
Arresto della progressione della parte presentata.
-
Arresto secondario della dilatazione per un’ora.
-
Ritardo di della dilatazione (meno di 1 cm-ora nelle nullipare meno, meno di 2 nelle uni-pluripare),.
-
Modellamento spiccato della testa fetale.
-
Scomposizione dell’atteggiamento fetale.
-
Brevità assoluta relativa del funicolo.
-
Spasmo tonale del miometrio.
-
Estrazione con forcipe o ventosa alla parte media o alta della pelvi.
-
Estrazione rapida della testa con forcipe o ventosa alla parte bassa della pelvi e parto spontaneo precipitoso.
-
Posizione occipito-posteriori persistente presentazione cefalica deflesse.
Tra i più importanti i fattori di rischio per la distocia fetale vengono riconosciuti da uno studio del 20002 soprattutto tre fattori
-
-
megalosomia fetale.
-
diabete.
-
I dati della letteratura riguardo la megalosomia fetale come fattore di rischio per la distocia delle spalle non sono univoci, per quanto sia assolutamente incontrovertibile che con l’aumentare del peso fetale aumenti la percentuale dei casi di distocia delle spalle. Spellacy et al. (1985) riferirono una percentuale di distocia dello 0,3% con un peso fetale di 3600 g, del 7,77% tra 4400 e 4500 g., e del 14% oltre 5000 g.
Il diabete materno, anche se tale circostanza non sembra riguardare il caso in esame, predispone alla distocia delle spalle, anche nelle forme di grado lieve (addirittura nel diabete gestazionale pregresso). Tale complicanza del parto vaginale può manifestarsi addirittura alcuni anni prima che la malattia metabolica compaia clinicamente: dipende insomma dalla esistenza della turba metabolica più che dalla sua gravità. Una donna può talora generare feti megalosomi già qualche anno prima dell’insorgenza della malattia, forse per un disturbo dell’increzione e del metabolismo dei fattori di crescita (growth factors). La maggior incidenza di distocia di spalle nelle donne diabetiche rispetto alla popolazione normale è documentata da numerosi studi, ed il rischio di distocia delle spalle era risultato nettamente aumentato al di sopra di 3750 g di peso fetale: la prevalenza di distocia delle spalle dallo 0,3-1,7% di tutti i parti sale al 5% nelle diabetiche, e al 10% se il feto pesa più di 4000 g; se poi supera i 4500 si arriva al 22% .
Riguardo al parto operativo (nel caso in esame: estrazione con ventosa “…dilatazione completa, PP cefalica 0 ….”) ci piace citare Jaquemier , il quale, già nel 19° secolo, rilevava che “bisogna inoltre considerare che un arresto della progressione del parto con conseguente necessità di impiegare il forcipe o la ventosa per estrarre la testa potrebbe essere la conseguenza di una distocia delle spalle già in fase iniziale: le spalle si arrestano allo stretto superiore (o poco al di sotto di esso) mentre testa e rachide cervicale riescono a procedere fino alla parte medio o bassa dello scavo.”
Questa possibilità (distocia inapparente) riconosciuta già da Jacquemier nel 1851 e nel 1857, elaborando un’osservazione di De La Motte del 1722, sembra ben attribuirsi al caso qui in esame: la testa fetale si arresta non perché ostacolata dalla resistenza del canale del parto, ma perché la parte craniale del tronco non riesce impegnarsi nel bacino, quindi trattiene il rachide cervicale e la testa del feto. Jacquemier segnalò due differenti forme di distocia: le spalle possono o opporsi alla progressione della testa attraverso lo stretto inferiore, trattenendola all’interno della pelvi, oppure, una volta disimpegnata la testa (spontaneamente od operativamente) si bloccano a loro volta allo stretto superiore opponendosi alla loro stessa progressione (questa seconda forma è quella comunemente conosciuta). Le due forme di distocia, osserva Jacquemier, possono essere isolate o associate: la prima (che può risolversi spontaneamente oppure sfociare nella seconda) può essere considerata come una fase iniziale della distocia delle spalle manifesta. La distinzione di Jacquemier rende ragione di quel rallentamento del parto che sovente precede la comparsa del temuto turtle-sign.
La megalosomia (o macrosomia) del feto
La megalosomia (impropriamente definita macrosomia fetale), peso alla nascita superiore ai 4000 grammi per gli autori italiani, espone il nascituro ad un aumento statisticamente significativo dei rischi normalmente presenti nel parto vaginale e tra questi il rischio specifico che si verifichi una distocia di spalle. In particolare, questa ultima evenienza, con gli attuali mezzi diagnostici può essere “prevenuta” attraverso una valutazione del rischio che prevede una valutazione anamnestica (pregressa distocia o macrosomia e/o diabete materno) e degli esami eseguiti durante la gravidanza in atto (peso fetale stimato ecograficamente > 4000 g, obesità materna, diabete, gravidanza > 41 settimane) (Valensise et al. 2003).
Nel secolo scorso, gli autori Anglosassoni, aderendo ai dettami dell’American College of Obstetricians and Gynecologists1 degli anni 90’ avevano definito macrosoma un feto che pesi 4500 grammi o più. Negli ultimi anni invece, partendo proprio dalla constatazione che un feto il cui peso sia superiore ai 4000 grammi è sicuramente un feto a rischio di complicanze intrapartum ed in particolare un feto a maggior rischio di distocia di spalle, così come riportato da autori di tutto il mondo gli autori anglosassoni hanno compreso nel termine di macrosoma feti il cui peso sia superiore ai 4000 grammi distinguendo, dal punto di vista del rischio generico di complicanze intrapartum ed in particolare di distocia di spalle tre categorie di rischio crescente: feti di peso compreso tra i 4000 ed i 4500 grammi (grado1), feti di peso compreso tra i 4500 ed i 5000 grammi (grado 2), feti di peso superiore ai 5000 grammi (grado 3).
Ancora più precisa la definizione di macrosoma per i feti il cui peso sia superiore al 90° percentile per l’età gestazionale, definizione accettata anche dagli Specialisti Pediatri e dalle Ostetriche di lingua Anglosassone.
Anche la più recente letteratura scientifica italiana rileva che “Sono stati identificati numerosi fattori di rischio di distocia di spalla. Alcuni sono più significativi: la macrosomia fetale (che si associa di solito a diabete gestazionale) e la statura materna ridotta (o meglio l'alterato rapporto tra altezza materna e sviluppo somatico del feto) “ . Ed ancora, anche sul piano giuridico è sottolineato che “… l'esame ecografico rivesta inoltre valore assoluto ai fini diagnostici viene ribadito anche dalla sentenza del Tribunale di Parma del 12.1.1991 in cui ribadisce la "colpa del medico che abbia omesso di ripetere l'esame ecografico in prossimità del termine della gravidanza e di adottare quindi una diversa condotta del parto in previsione di una macrosomia fetale e di una conseguente distocia" (essendosi nel caso in esame verificata una distocia di spalla con conseguente esito neurologico definitivo a carico del neonato). “
Tipi di distocia di spalla
La distocia della spalla, in relazione al suo meccanismo patogenico, può essere di due tipi:
1) distocia alta, in cui le spalle non entrano nel canale del parto ma rimangono bloccate al di sopra del canale osseo con la spalla anteriore che, generalmente, rimane al di sopra dell'arcata pubica. E' il tipo più grave di distocia di spalla e richiede manovre molto difficili.
2) distocia bassa, in cui le spalle entrano nel canale osseo ma senza che si verifichi la rotazione interna delle spalle stesse; il diametro bisacromiale rimane quindi allineato con il diametro antero-posteriore della pelvi e, di conseguenza, la testa riesce a fuoriuscrire. E' il tipo meno grave. La spalla può essere, solitamente, disimpegnata con manovre meno traumatizzanti di quelle necessarie in caso di distocia alta.
Dati statistici sulla distocia di spalla
- La probabilità di verificazione della distocia di spalla varia tra lo 0,5 e l'1,5%
- La distocia di spalla comporta lesioni temporanee al bambino nel 20% dei casi
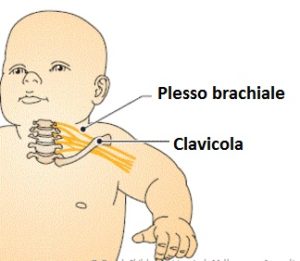
- La distocia di spalla comporta lesione del plesso brachiale del bambino nel 10% dei casi
- La distocia di spalla comporta lesioni permanenti al bambino tra il 4% e il 15% dei casi
- In caso di parto precedente complicato da distocia di spalla, il rischio di distocia varia tra il 10% e il 15%
- Circa la metà dei casi di distocia di spalla si verificano in bambini con peso maggiore a 4.000 grammi
- Il rischio di distocia di spalla è aumentato di 2.6 volte quando il feto ha un peso compreso tra 4.000 e 4.500 grammi
- Quando il peso del feto è maggiore di 4.500 grammi il rischio di distocia di spalla è aumentato di 21.6 volte
Diagnosi della macrosomia o megalosomia
Sono considerati macrosomici (o megalosimici) i feti che hanno un eccesso ponderale superiore del 20% rispetto al peso dell'età gestazionale in cui la misurazione viene effettuata. Bisogna considerare, tuttavia, che il feto, anche se macrosomico, difficilmente può causare distocia se il parto avviene prima della 37ma settimana di età gestazionale. La probabilità che il bambino sia macrosomico varia dall'8,9 al 10% dei parti. Più del 50% dei bambini macrosomici nascono da madri che non presentano alcun fattore di rischio.
La diagnosi di macrosomia non è facile in quanto il calcolo del peso fetale è soggetto a margini di errore causati dal volume del liquido amniotico, dalla obesità materna, dalle anomalie uterine e da altri fattori.
I metodi diagnostici utilizzabili per stabilire se il feto sia macrosomico sono i seguenti:
- Ecografia: attraverso la misurazione di alcuni parametri ecobiometrici fetali consente di individuare le variazioni dell’accrescimento ponderale. Nei feti macrosomici il calcolo del peso viene effettuato in relazione alla biometria cefalica, poi con la biometria addominale, quindi con lo studio di indici biometrico-ponderali. La misurazione della quantità del liquido consente di ricavare indicazioni relative alla correlazione tra polidroamnios ed elevata taglia fetale.
- Neural network: un sistema di elaborazione di variabili che include lo studio dei parametri materni e fetali, anamnestici, clinici ed ecografici
- Echo planar imaging: una particolare risonanza magnetica nucleare che consente di ottenere un'”istantanea” del feto bloccandone il movimento
Malasanità nei casi di distocia di spalla
Le lesioni causate al neonato dalla distocia della spalla sono tra quelle più facilmente evitabili. In caso si verifichi la distocia di spalla l'ostetrico dovrà seguire una serie di manovre secondo un'ordine di successione prestabilito. L'argomento difensivo maggiormente utilizzato nei casi di distocia di spalla è quello della imprevedibilità della complicanza-emergenza. La distocia di spalla, sebbene possa essere definita un'emergenza ostetrica, è, invece, un evento prevedibile (in particolare quando la gestante presenti uno o più fattori di rischio).
Il riconoscimento di eventuali fattori di rischio, peraltro, impone all'ostetrico l'osservezione di una maggiore cautela nella condotta sanitaria e l'obbligo di informarne la paziente in maniera precisa e corretta. L'ostetrico deve essere preparato a porre in essere le manovre necessarie ad affrontare la distocia ed a prevenirla effettuando il taglio cesareo.
A tale ultimo proposito, alcuni autori ritengono che un peso fetale superiore ai 4.500 grammi costituisca un'indicazione per avviare la gestante al taglio cesareo elettivo. L'ostetrico, in caso di scelta del cesaro, dovrà ottenerne il consenso informato da parte gestante.
La gestante dovrà, cioè, prestare il suo consenso al parto cesareo, previa illustrazione della relativa motivazione e le relative complicanze, sia generiche che specifiche. L'ostetrico, inoltre dovrà registrare il tempo trascorso dall'inizio dell'emergenza.
Ciò in quanto la distocia della spalla può determinare una compressione del cordone ombelicale ed una conseguente interruzzione dell'afflusso di sangue ed ossigeno al feto. Normalmente, nei casi di distocia di spalla, è necessario che l'espulsione del feto avvenga entro cinque minuti.
Di seguito si elenca la sequenza di manovre che l'ostetrico deve porre in essere successivamente alla diagnosi di distocia di spalla:
- Manovra di McRoberts: lo staff ostetrico deve sollevare la gamba della partoriente verso il suo petto. Ciò aumenta lo spazio e, a volte, consente alla spalla del bambino di disincagliarsi dall'osso pubico della madre.
- Pressione sovrapubica: l'applicazione di una pressione sul basso addome della madre ad un angolo di 45°. Determina, spesso, la rotazione del bambino e spinge la spalla al di sotto dell'osso pubico.
- Manovra di Woods/Rubens: determina, spesso, la rotazione del bambino al fine di disincagliarne la spalla.
- Episiostomia: taglio dell'area tra la vagina e l'ano per aumentare lo spazio di foriuscita del feto.
- Manovra di Zavanelli: è una manovra usata raramente in cui l'ostetrico spinge il bambino indietro nella vagina al fine di effettuare un parto cesareo.
- Sinfisectomia: usata raramente, consiste nel taglio chirurgico dell'osso pubico al fine di aumentare lo spazio di fuoriuscita del bambino.
Le manovre iniziali (manovra di McRoberts, pressione sovrapubica, manovra di Woods/Rubens), in caso non risolvano l'emergenza, possono essere ripetute qualora vi sia tempo a disposizione. In mancanza, è necessario procedere con le successive. Alcuni ritengono che un metodo di risoluzione dell'emergenza sia la frattura della clavicola del bambino al fine di disincagliare la spalla.
Lesioni causate dalla distocia di spalla
Le uniche lesioni che possono essere causate dalla distocia di spalla in sé considerata sono le lesioni encefaliche e la morte. Ogni altro tipo di lesione è, invece, causato dalle manovre ostetriche poste in essere per disincagliare la spalla (ad es., da pressione sovrapubica eccessiva). Le lesioni causate da distocia di spalla includono:
- Frattura della clavicola;

- Lussazioni della spalla;
- Distacchi epifisari;
- Lesione del plesso brachiale (comportante paralisi ostetriche quali paralisi di Erb e paralisi di Klumpe).
- Encefalopatia ipossico-ischemica e paralisi cerebrale infantile
- Morte
Danni risarcibili in caso di lesioni permanenti al neonato
Se, a causa di errori associati ad una distocia di spalla, il tuo bambino ha subito una lesione cerebrale o una lesione dei nervi del plesso brachiale di tipo permanente, saranno risarcibili i seguenti danni:
- Danno alla salute del bambino: in considerazione del fatto che i bambini affetti da lesioni neurologiche permanenti hanno gradi di invalidità molto elevati, il danno avrà spesso un importo vicino o pari al massimo liquidabile in base alle tabelle sul risarcimento del danno
- Danno alla salute dei genitori: il danno alla salute subito da genitori comprende il danno psico-fisico ed alla vita di relazione, il pregiudizio alla carriera professionale e il danno alla sfera sessuale (rifiuto psicologico alla procreazione)
- Danno economico del bambino (perdita della capacità di produrre reddito): si tratta della perdita della capacità di produrre reddito da parte del soggetto affetto dalla condizione menomativa. L’importo di tale danno sarà pari alla retribuzione che il soggetto avrebbe potuto percepire nel corso della sua vita lavorativa se non fosse stato affetto dalla lesione
- Danno economico dei genitori (spese future per la cura ed assistenza del figlio): si tratta delle spese per cure ed assistenza che la famiglia del bambino dovrà sostenere durante tutta la vita del bambino. Tale danno raggiunge importi spesso maggiori della somma dei danni alla salute e del danno economico del bambino.
Cosa fare in caso di danni da malasanità al neonato
Se tu o il tuo bambino avete subito lesioni causate da negligenza medica durante un caso di distocia di spalla, dovresti al più presto rivolgerti ad un avvocato specializzato in negligenza medica.
Contatta GRDLEX. I nostri avvocati specializzati in lesioni da parto, con l’ausilio del nostro staff di medici neonatologi e ginecologi, ti diranno se potrai aver diritto ad un risarcimento dei danni subiti da te e dalla tua famiglia a causa di errori del personale medico durante il parto. Lo studio GRDLEX sito in Roma e segue i propri clienti su tutto il territorio nazionale.
Importante: la consulenza è gratuita e dovrai pagarci solo se e quando verrà ottenuto il risarcimento: nessun pagamento senza risarcimento.